عارضه ی پارکینسون چیست؟
بیماری پارکینسون یک اختلال عصبی پیشرونده است که عمدتاً بر حرکت و کنترل عضلات تأثیر میگذارد. این بیماری ناشی از از دست رفتن سلولهای عصبی (نورونها) در قسمتی از مغز به نام جسم سیاه (substantia nigra) است که مسئول تولید دوپامین، یک نوع انتقالدهنده عصبی مهم در کنترل حرکت، است. کاهش دوپامین منجر به اختلال در هماهنگی و کنترل حرکات بدن میشود.
پروتکل لیزرتراپی جهت درمان پارکینسون
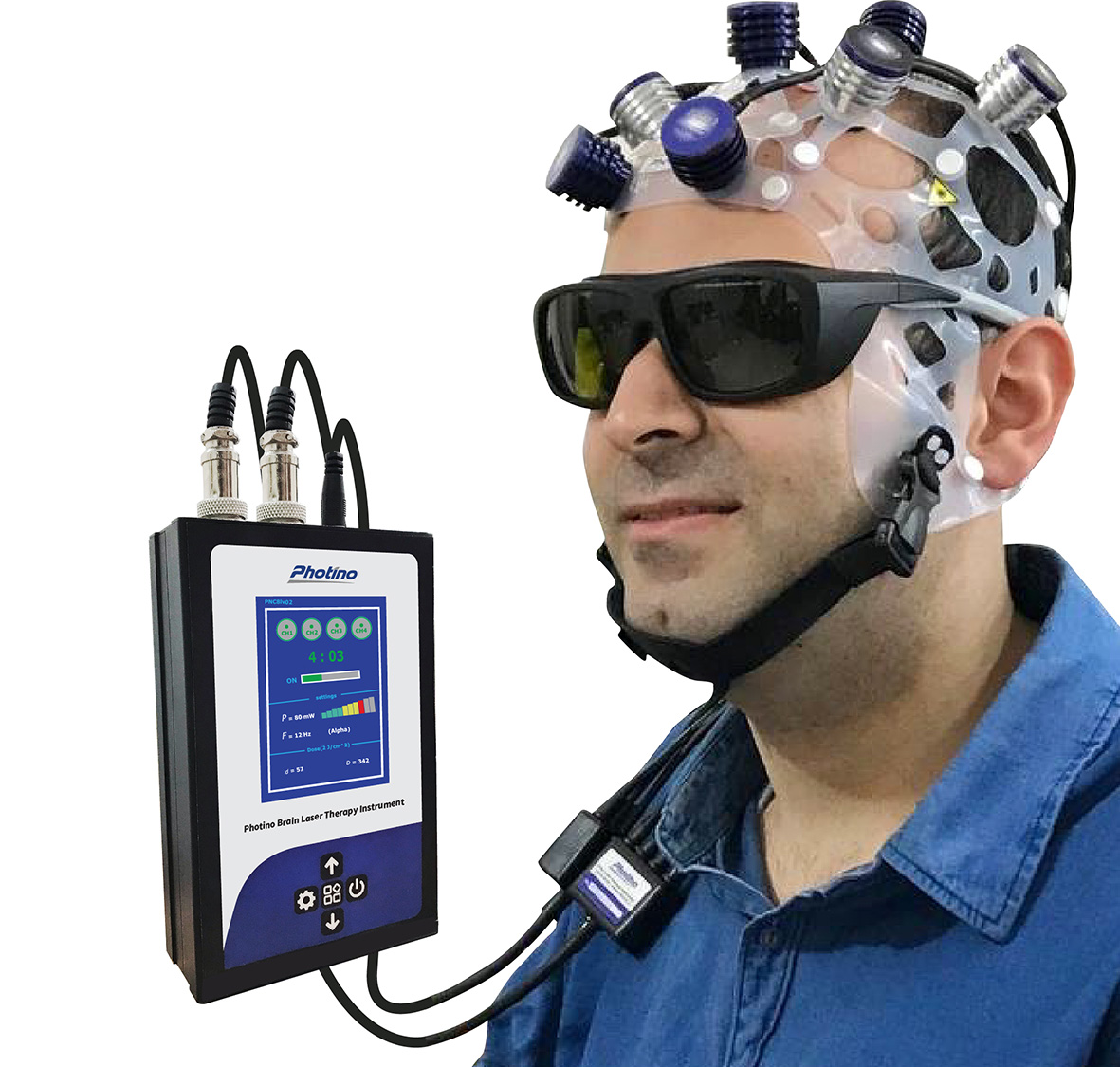
جهت درمان اختلال پارکینسون با دستگاه لیزتراپی مغزی فوتینو میتوانید از پروتکل پیشنهادی زیر استفاده کنید
تعداد کانالهای فعال : ۳کانال، ۶ پروب
نقاط تابش: F3- F4 – Fp1- Fp2- F7-F8
توان لیزر : 5۰-60 میلی وات برای شروع و متناسب با روند بهبود بیمارتا 90-100 میلی وات قابل افزایش است.
مدت تابش: ۳۰-۱۵ دقیقه

علائم و نشانهها
علائم بیماری پارکینسون به تدریج و معمولاً در یک طرف بدن شروع میشود و با گذشت زمان به دو طرف گسترش مییابد. این علائم به دو دسته اصلی تقسیم میشوند: علائم حرکتی و غیرحرکتی.
علائم حرکتی
- لرزش (ترمور):
- لرزش غیرقابل کنترل و ریتمیک، معمولاً در دستها و انگشتان، بهخصوص زمانی که دستها در حال استراحت هستند.
- کندی حرکت (برادیکینزی):
- کاهش سرعت حرکات و دشواری در شروع و انجام حرکات روزمره مانند بلند شدن از صندلی، قدم زدن یا نوشتن.
- سفتی عضلات (ریجیدیتی):
- سفتی و سختی در عضلات که میتواند باعث درد و محدودیت حرکتی شود.
- عدم تعادل و اختلال در هماهنگی (پوسچورال اینستبیلیتی):
- مشکلاتی در حفظ تعادل و افزایش خطر افتادن.
علائم غیرحرکتی
- اختلالات خواب:
- مشکلات خواب، از جمله بیدار شدنهای مکرر در شب و خوابآلودگی در طول روز.
- مشکلات شناختی و حافظه:
- مشکلات در تفکر، تمرکز و حافظه که میتواند به دمانس (زوال عقل) منجر شود.
- افسردگی و اضطراب:
- تغییرات خلقی از جمله افسردگی و اضطراب.
- مشکلات خودمختاری (اتونومیک):
- مشکلاتی مانند یبوست، کاهش فشار خون هنگام برخاستن (افت فشار خون ارتواستاتیک)، و تعریق بیش از حد.
- اختلالات حسی:
- احساسات غیرمعمول مانند درد، سوزش یا بیحسی.
علل و عوامل خطر
علت دقیق بیماری پارکینسون هنوز مشخص نیست، اما عوامل زیر ممکن است نقش داشته باشند:
- ژنتیک:
- جهشهای ژنتیکی خاص و سابقه خانوادگی بیماری پارکینسون میتواند خطر ابتلا را افزایش دهد.
- عوامل محیطی:
- قرار گرفتن در معرض مواد سمی مانند آفتکشها و علفکشها ممکن است خطر ابتلا به پارکینسون را افزایش دهد.
- عوامل سن:
- بیماری پارکینسون معمولاً در افراد بالای 60 سال بروز میکند.
- جنسیت:
- مردان بیشتر از زنان در معرض خطر ابتلا به پارکینسون هستند.
تشخیص
تشخیص بیماری پارکینسون بر اساس تاریخچه پزشکی، معاینه بالینی و علائم بیمار انجام میشود. تستهای تصویربرداری مانند MRI یا PET scan ممکن است برای رد سایر بیماریها مورد استفاده قرار گیرند، اما هیچ آزمایش خاصی برای تشخیص قطعی پارکینسون وجود ندارد.
درمان و مدیریت
بیماری پارکینسون درمان قطعی ندارد، اما روشهای مختلفی برای مدیریت و کاهش علائم آن وجود دارد:
- داروها:
- لوودوپا/کاربیدوپا: تبدیل به دوپامین در مغز و کاهش علائم حرکتی.
- آگونیستهای دوپامین: تقلید اثرات دوپامین در مغز.
- مهارکنندههای MAO-B: کاهش تخریب دوپامین در مغز.
- مهارکنندههای COMT: افزایش مدت زمان اثر لوودوپا.
- درمانهای جراحی:
- تحریک مغزی عمقی (DBS): کاشت الکترودهایی در مغز برای تحریک نواحی خاص.
- فیزیوتراپی و کاردرمانی:
- تمرینات فیزیکی و تکنیکهای بهبود حرکت و تعادل.
- درمانهای گفتاری:
- بهبود مشکلات گفتاری و بلع.
- روشهای روانشناختی:
- مشاوره و حمایتهای روانی-اجتماعی برای مقابله با افسردگی و اضطراب.
روش درمان های نوین پارکینسون
در سالهای اخیر، روشهای نوین درمانی برای بیماری پارکینسون به منظور بهبود کیفیت زندگی بیماران و کاهش علائم این بیماری توسعه یافتهاند. در ادامه به برخی از این روشهای نوین اشاره میشود:
درمانهای دارویی جدید
- داروهای دوپامینرژیک پیشرفته
- داروهای جدیدی که بهطور خاص گیرندههای دوپامین را هدف قرار میدهند و اثربخشی بیشتری دارند. از جمله این داروها میتوان به آگونیستهای دوپامین نسل جدید و مهارکنندههای MAO-B پیشرفته اشاره کرد.
- لوودوپا/کاربیدوپا ترکیبی با فرمولاسیون طولانیاثر
- داروهایی که اثربخشی طولانیتری دارند و نیاز به مصرف مکرر را کاهش میدهند. این داروها به بهبود کنترل علائم و کاهش نوسانات در عملکرد حرکتی کمک میکنند.
تحریک مغزی عمقی (Deep Brain Stimulation یا DBS)
- DBS یک روش جراحی است که شامل کاشت الکترودهایی در نواحی خاصی از مغز است. این الکترودها به وسیله یک دستگاه خارجی تحریک میشوند و به بهبود علائم حرکتی مانند لرزش، سفتی عضلات و برادیکینزی کمک میکنند. این روش بهویژه برای بیماران با علائم پیشرفته که به داروها پاسخ نمیدهند، موثر است.
فوتوبیومدولاسیون (Photobiomodulation)
- این روش شامل استفاده از نور لیزر یا LED با شدت کم برای تحریک سلولها و بهبود عملکرد میتوکندریال و کاهش التهاب عصبی است. تحقیقات اولیه نشان دادهاند که فوتوبیومدولاسیون میتواند به بهبود عملکرد شناختی و حرکتی بیماران پارکینسونی کمک کند.
روشهای ژندرمانی
- ژندرمانی شامل تغییر یا اصلاح ژنهای معیوب به منظور بهبود عملکرد سلولهای عصبی است. این روشها در حال حاضر در مراحل آزمایشگاهی و کارآزماییهای بالینی قرار دارند و نتایج اولیه امیدوارکنندهای نشان دادهاند.
درمانهای سلولی
- استفاده از سلولهای بنیادی برای بازسازی سلولهای عصبی آسیبدیده در مغز. این روش شامل پیوند سلولهای بنیادی به نواحی آسیبدیده مغز به منظور جایگزینی سلولهای از دست رفته و بهبود عملکرد حرکتی است.
تحریک مغناطیسی فراجمجمهای تکراری (rTMS)
- rTMS یک روش غیرتهاجمی است که با استفاده از میدانهای مغناطیسی برای تحریک نواحی خاصی از مغز استفاده میشود. این روش میتواند به بهبود علائم حرکتی و غیرحرکتی در بیماران پارکینسونی کمک کند.
درمانهای تغذیهای و مکملها
- استفاده از رژیمهای غذایی خاص و مکملهای غذایی مانند اسیدهای چرب امگا-3، آنتیاکسیدانها، و ویتامین D که ممکن است به بهبود علائم پارکینسون کمک کنند. برخی از تحقیقات نشان دادهاند که رژیمهای غذایی مانند رژیم مدیترانهای میتوانند به کاهش علائم بیماری کمک کنند.
روشهای فیزیوتراپی و توانبخشی پیشرفته
- استفاده از تکنیکهای پیشرفته فیزیوتراپی، کاردرمانی و گفتاردرمانی برای بهبود حرکت، تعادل، و ارتباطات گفتاری در بیماران. این روشها شامل تمرینات فیزیکی خاص، تکنیکهای توانبخشی و استفاده از دستگاههای کمکی پیشرفته است.
درمان اختلال پارکینسون با لیزر کم توان
درمان اختلال پارکینسون با لیزر کم توان (Low-Level Laser Therapy یا LLLT)، که به عنوان فوتوبیومدولاسیون (Photobiomodulation) نیز شناخته میشود، یک روش نوین و امیدوارکننده است که از نور لیزر یا LED با شدت کم برای تحریک سلولها و بهبود عملکرد مغز استفاده میکند. در ادامه به جزئیات این روش درمانی و نتایج تحقیقات مرتبط با آن میپردازم:
مکانیزم عملکرد LLLT در پارکینسون
LLLT میتواند از طریق مکانیزمهای مختلف به بهبود عملکرد مغز و کاهش علائم پارکینسون کمک کند:
- بهبود عملکرد میتوکندریال:
- نور لیزر یا LED میتواند تولید ATP (آدنوزین تریفسفات) را در سلولها افزایش دهد، که منجر به بهبود عملکرد سلولی میشود.
- کاهش التهاب:
- LLLT میتواند التهاب عصبی را کاهش داده و به بهبود عملکرد سیستم ایمنی کمک کند.
- تحریک نورونها:
- نوردرمانی میتواند فعالیت نورونها را تنظیم کرده و تعادل شیمیایی مغز را بهبود بخشد.
- افزایش جریان خون مغزی:
- LLLT میتواند باعث افزایش جریان خون و اکسیژنرسانی به مغز شود، که به بهبود عملکرد شناختی و حرکتی کمک میکند.
مزایا:
- غیرتهاجمی: LLLT یک روش غیرتهاجمی است و نیاز به جراحی ندارد.
- عوارض جانبی کم: این روش معمولاً عوارض جانبی کمتری نسبت به داروهای شیمیایی دارد.
- قابل تحمل بودن: بسیاری از بیماران این روش را به خوبی تحمل میکنند و تجربه ناراحتی کمی دارند.
نتیجهگیری
درمان اختلال پارکینسون با لیزر کم توان یک روش نوین و امیدوارکننده است که میتواند به بهبود علائم و کیفیت زندگی بیماران کمک کند. با این حال، برای تأیید اثربخشی و ایمنی کامل این روش، نیاز به تحقیقات بیشتری وجود دارد. مشاوره با پزشکان و متخصصان مرتبط و پیگیری تحقیقات جدید میتواند به بیماران و خانوادههای آنها در مدیریت بهتر این بیماری کمک کند.